Distacco della Retina

Il distacco di retina (DR) consiste nella separazione della retina neurosensoriale (la porzione più interna, deputata alla funzione visiva) dall’epitelio pigmentato retinico (la porzione più esterna, deputata a funzioni trofiche e di supporto). Nel momento in cui vi è una separazione tra le due componenti retiniche vi è un’interruzione nell’apporto nutritivo nei confronti della retina neurosensoriale per cui si assiste ad una perdita improvvisa della funzionalità visiva (Figura 1). Se la retina neurosensoriale resta distaccata per molto tempo (i primi danni irreparabili si realizzano già a partire da 48 ore dopo l’insorgenza del distacco) si assiste ad un processo di apoptosi (cioè di morte cellulare) per cui il recupero visivo risulta estremamente limitato.
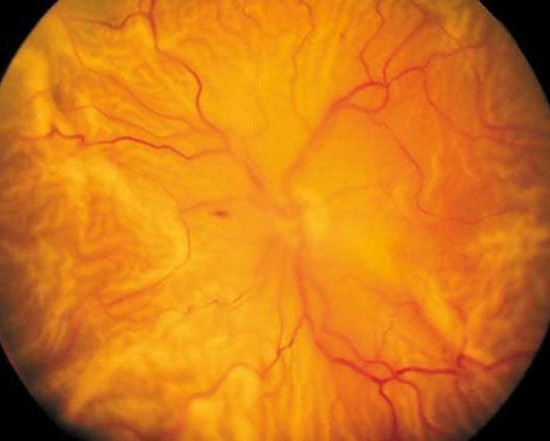
Figura 1: Distacco di retina totale
Il DR può essere di 3 tipi: regmatogeno, dovuto ad una rottura retinica che permette al vitreo (la sostanza gelatinosa che occupa la cavità interna dell’occhio) di passare posteriormente permettendo così lo scollamento della porzione aderente della retina (parzialmente nelle fasi iniziali fino ad un distacco totale in assenza di trattamento chirurgico); trazionale, generato da briglie di tessuto fibro-vascolare (formate all’interno della cavità vitreale, che esercitano una trazione centrifuga sulla retina cosicchè da scollarla); essudativo (solitamente dovuto ad essudazione di liquido che si posiziona sotto la retina scollandola).
Nelle fasi iniziali di un DR (soprattutto se di tipo regmatogeno) ci possono essere in certi casi dei sintomi premonitori come visione di flash luminosi (fosfeni), di corpi mobili (le cosiddette mosche volanti o miodesopsie), frequenti anche fisiologicamente in caso di distacco posteriore di vitreo) fino ad una visione di “tenda scura calata” in caso distacco conclamato (il paziente avverte una visione annebbiata nel settore opposto rispetto alla sede del distacco, per cui se il distacco è nella zona superiore della retina il paziente vedrà annebbiato guardando in basso e viceversa). Nel caso in cui sia coinvolta la zona centrale, il calo del visus è più rapido e marcato (distacco con macula off) e il recupero visivo dopo chirurgia può essere inferiore rispetto a casi con fovea risparmiata (macula on). In caso di DR trazionale alla base della zona interessata sono presenti membrane fibrovascolari che esercitano una trazione tra il vitreo e la retina fino a scollare quest’ultima. La causa più comune in questo caso è la presenza di neovasi in corso di retinopatia diabetica proliferante.
TERAPIA
La terapia è preventiva nel caso in cui siano presenti rotture o aree di assottigliamento del tessuto retinico; in tali circostanze, infatti, un trattamento laser può prevenire l’insorgenza di un successivo DR.
La terapia del DR, una volta che questo sia conclamato, è sempre chirurgica; in certi casi è utile eseguire un trattamento coadiuvante di rinforzo delle zone interessate in fase intra o post-operatoria. Attualmente esistono diverse tecniche chirurgiche per il DR, a seconda dei casi, delle indicazioni e delle scelte da parte del chirurgo: tra queste le più utilizzate sono la tecnica “ab externo” (cerchiaggio e/o piombaggio sclerale associata o meno a criotrattamento e retinopessia con gas, indicato soprattutto in casi di DR regmatogeno) e la tecnica “ab interno” (vitrectomia via pars plana, indicata soprattutto in caso di DR trazionale). In quest’ultima tecnica è spesso impiegato il tamponamento con olio di silicone che funziona con un principio analogo al gas intravitreale; tuttavia esso non è riassorbile e deve essere rimosso con un’ulteriore intervento chirurgico.
RICHIEDI INFORMAZIONI
Per qualsiasi domanda puoi chiamare i numeri della sede della tua città nell’area CONTATTI