AREE DI SPECIALIZZAZIONE
ALCUNI DEI NOSTRI INTERVENTI
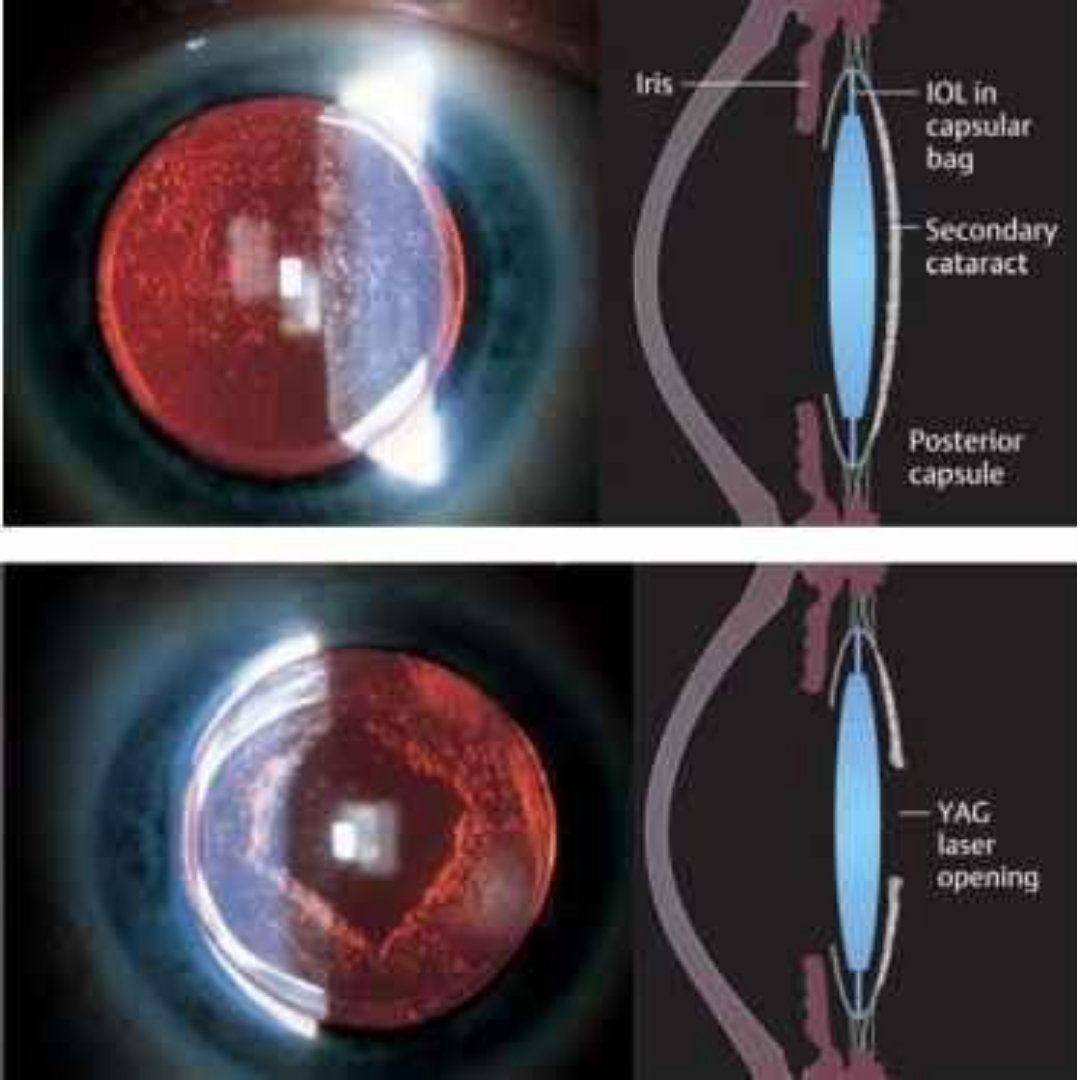
Cataratta
Il termine “cataratta” deriva dal greco (“catarréo”, discendere, cader giù) in quanto inizialmente si riteneva che l’opacamento della vista derivasse dalla “discesa di un velo” nell’occhio.
In realtà oggi sappiamo che la cataratta è una opacizzazione, totale o parziale, del cristallino, lente naturale posta all’interno dell’occhio, dietro all’iride, che normalmente permette di mettere a fuoco sulla retina le immagini che osserviamo, a diverse distanze, attraverso un meccanismo muscolare dinamico noto con il nome di accomodazione...
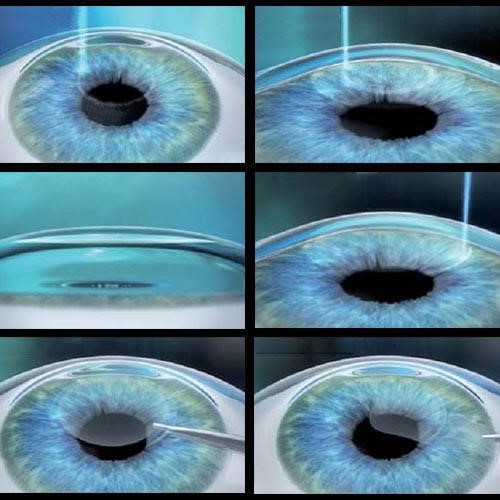
Chirurgia Refrattiva
La chirurgia refrattiva comprende tutte quelle tecniche chirurgiche e para-chirurgiche che hanno lo scopo di modificare il potere refrattivo di un occhio al fine di ottenere una migliore acuità visiva senza l’ausilio di occhiali o lenti a contatto, annullando o riducendo i difetti di vista.
La correzione refrattiva mediante “Laser ad Eccimeri” è sicuramente la procedura più adottata per il trattamento definitivo dei difetti di vista, ma non è l’unica...
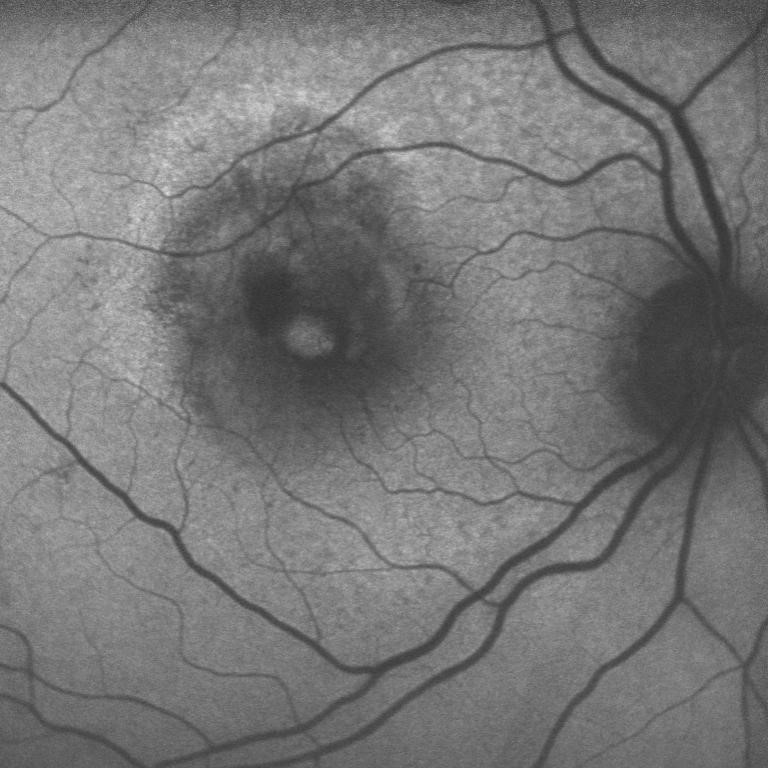
Retina Chirurgica
La retina è una membrana sottile composta da due foglietti che in condizioni normali risultano intimamente connessi tra loro: la retina neurosensoriale, responsabile delle funzioni visive e l’epitelio pigmentato retinico (EPR) responsabile del metabolismo della neuroretina cui aderisce. I due foglietti risultano costituite a loro volta costituiti da dieci strati ciascuno con funzioni specializzate...
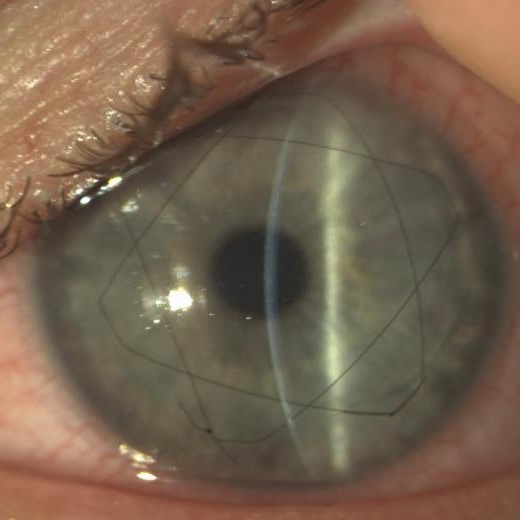
Cheratoplastica
Cheratoplastica è il termine tecnico con il quale s’identifica genericamente il trapianto di cornea e consiste nella sostituzione della cornea del paziente (ricevente), affetta da patologia, con una cornea sana (donatrice).
Il fine del trapianto può essere quello di migliorare la visione del paziente (Ottico), preservare l’integrità della cornea danneggiata (Strutturale) o curare un’infezione corneale sostituendone il tessuto infetto (Terapeutico)...
Domande Frequenti
In questo spazio vi riportiamo le domande più frequenti poste alla Nostra Equipe
Scopri di più
ESAMI PRATICATI
Microscopia Endoteliale
La Microscopia Endoteliale consiste nella valutazione dello strato corneale più importante e profondo, l’endotelio, che con la sua costante attività mantiene trasparente la cornea […]
Scopri di più
OCT
L’OCT è una delle metodiche strumentali più recenti impiegate per la diagnosi delle patologie oculari; inizialmente nata esclusivamente per lo studio della retina (macula […]
Scopri di più

Topografia corneale
La topografia corneale (Figura 1) è un esame diagnostico che fornisce informazioni sulla curvatura della superficie corneale anteriore. Lo strumento utilizzato, definito topografo, analizza i […]
Scopri di più

Tonometria
La tonometria è la tecnica che consente la misurazione della pressione interna dell’occhio; il valore di questo parametro è espresso in millimetri di mercurio […]
Scopri di più
Campo Visivo Computerizzato
L’esame computerizzato del campo visivo è un esame diagnostico che fornisce un’analisi dello spazio visivo percepito dai nostri occhi mediante l’ausilio di un dispositivo […]
Scopri di più

Pachimetria Corneale
La Pachimetria corneale è un esame che permette di valutare lo spessore della cornea (Figura 1); tale valore si misura in micron (millesimi di […]
Scopri di più
Testimonianze
Due mesi fa ho effettuato un trapianto di cornea e ringrazio il dottore per la sua professionalità, delicatezza e scrupolosità... Nonostante altri miei problemi di salute procede tutto bene e ho anche recuperato 4 decimi
Soddisfatta di tutto anche della sua equipe sia allo studio che in ospedale
Il dr. Giovanni Battista Scorcia è un ottimo medico, non solo per professionalità e competenza, ma anche per cordialità, attenzione e capacità di relazionarsi con il paziente nel modo migliore, perché questo si fidi e si senta compreso nella sua problematica e tranquillizzato. Consigliatissimo!
Ottima professionalità molta gentilezza da parte di tutto lo staff. Evitiamo i viaggi verso il nord quando sul territorio abbiamo centri di grande professionalità con ottima efficienza
Il professore V. Scorcia ti garantisce professionalità oculatezza gentilezza chiarezza tempestiva risoluzione
LA NOSTRA EQUIPE

Prof.
Giovanni Scorcia

Prof.
Vincenzo Scorcia
Dott.
Giovanni Battista Scorcia

Prof.ssa
Donatella Bruzzichessi




